Le protocole de secourisme tactique SAFE - MARCHE - RYAN est une méthode essentielle pour maximiser les chances de survie des blessés graves, qu’ils soient victimes d’un incident intentionnel (comme un attentat ou une fusillade) ou accidentel (tel qu’un effondrement ou un accident de la route).
Il se décompose en trois étapes complémentaires : SAFE, qui consiste à évaluer et sécuriser la situation afin d’éliminer toute menace immédiate pour les victimes et les secouristes ; MARCHE, centré sur le traitement des blessures critiques en suivant un ordre de priorité, en commençant par le contrôle des hémorragies massives ; et enfin RYAN, qui s’occupe des blessures secondaires moins vitales (telles que les blessures aux yeux) tout en préparant l'évacuation sécurisée du blessé.

Quelles sont les étapes clés du protocole SAFE - MARCHE - RYAN en secourisme tactique ?
Le protocole SAFE - MARCHE - RYAN est utilisé pour prioriser les actions de secours en situation d’urgence. SAFE vise à supprimer la menace (Stopper le danger, Accéder à la scène, Se mettre hors de danger, Évaluer les blessés). MARCHE traite les blessures vitales en contrôlant les hémorragies massives, en sécurisant les voies respiratoires, en favorisant une respiration optimale, en gérant la circulation sanguine, en évitant l’hypothermie, et en organisant l'évacuation. Enfin, RYAN permet de réévaluer les soins, protéger les yeux, soulager la douleur et désinfecter les plaies en préparation à l'évacuation.
Cet article fait partie d'un ensemble de quatre petites formations de secourisme tactique ou civil modulaires et complémentaires :
- Secourisme Tactique : matériel de secours du survivaliste
- Secourisme Tactique : Protocole SAFE MARCHE RYAN (ici présent)
- Secourisme Tactique : SPT Soins Prolongés sur le Terrain
- Secourisme : se former à protéger sa famille
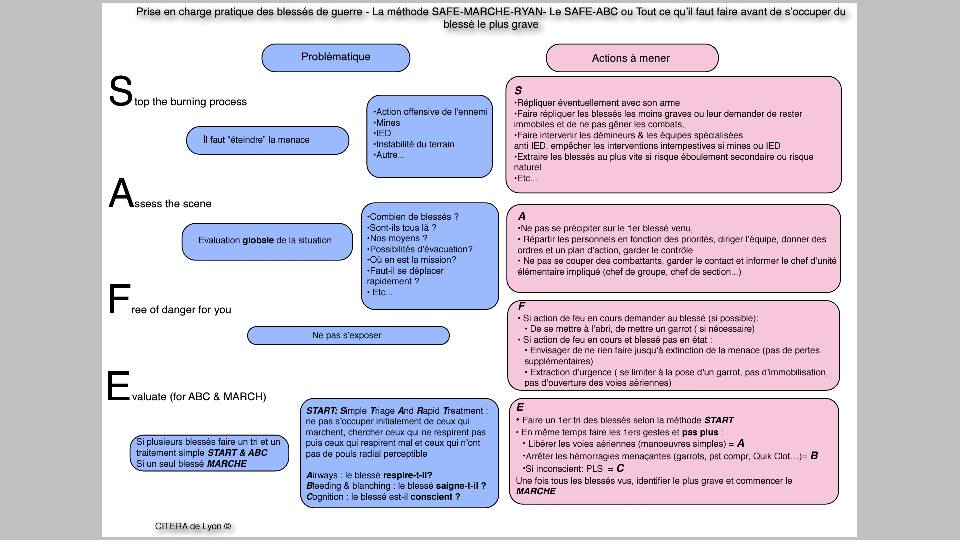
Le Protocole De Secourisme Tactique SAFE - MARCHE - RYAN
Il s'agit de 3 moyens mnémotechniques permettant de réaliser les actions nécessaires dans l'ordre des priorités. Comme bien souvent, les évolutions dans ce domaine viennent de pays anglophones (Ci-dessous le résumé en un coup d'œil).
S.A.F.E.
S > Stop the burning process
(Supprimer la menace)
A > Access the scene
F > Free of danger for you
E > Evaluer
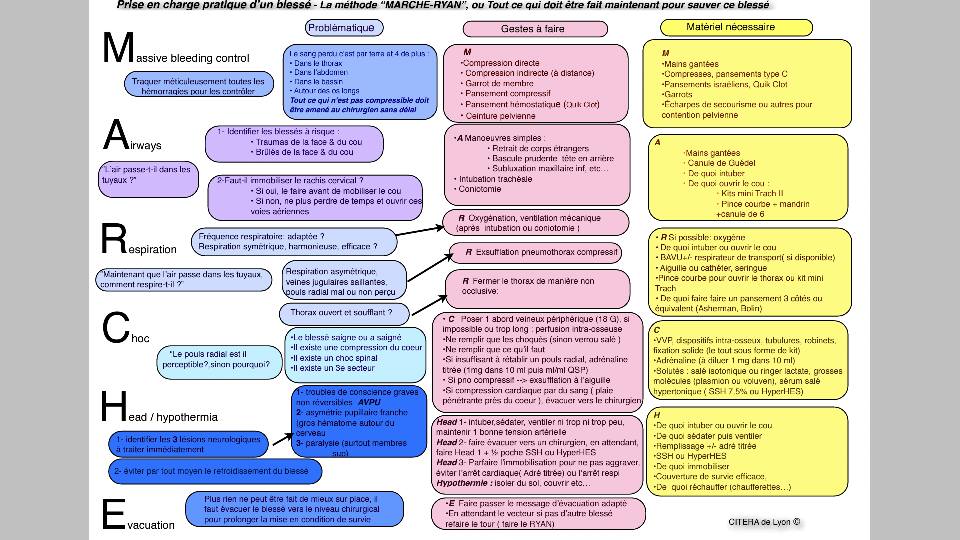
M.A.R.C.H.E.
M > Massive bleeding control
A > Airway
R > Respiration
C > Choc
H > Head/Hypothermia
E > Evac
R.Y.A.N.
R > Réévaluer
Y > Yeux
A > Analgésie
N > Nettoyer
Protocole SAFE
Cette première partie consiste réagir à la situation ayant causé le ou les blessé(s), qu’elle soit d’origine intentionnelle (Attentat, fusillade…) ou bien accidentelle (Effondrement, accident de la route…).
Cela va consister à supprimer toute menace pesant sur vous, votre blessé ou votre équipe et analyser ce à quoi vous faites face. Il est impératif de réaliser ces actions avant d’entreprendre tout geste médical sous peine d’avoir de nouveaux blessés.
Stop the burning process / Supprimer la menace
Il va s’agir de riposter et/ou maintenir la menace sous contrôle, riposter contre un ennemi armé si vous l’êtes vous-même ou bien éteindre un incendie par exemple avant même de penser à s’occuper du ou des blessé(s).
Access the scene / Évaluer la situation
Dans quelle situation sommes-nous ? Où en est la menace ? Peut-elle revenir ? Il va s’agir de faire le point sur la situation globale de votre équipe afin de s’organiser et prévoir la marche à suivre dans un cadre collectif.
Free of danger for you / Être hors de danger soi-même
Évaluer sa situation personnelle sous plusieurs points : L’endroit où je me trouve est-il sur ? Suis-je blessé ? Ai-je toujours tout mon matériel ? Il s’agit d’évaluer la situation à VOTRE échelle individuelle.
Evaluate the casualties / Évaluer les blessés
On aborde ici la partie médicale au travers du tri et de l’évaluation des blessés.
Dans le cadre d’un blessé unique, il va s’agir de commencer la procédure MARCHE décrite plus en détails plus bas.
Mais dans le cadre de blessés multiples, un tri sera nécessaire :
- - Quels sont ceux qui peuvent marcher et respirer ?
- - Ceux qui sont conscients, mais ne peuvent bouger d’eux même ?
- - Ceux ayant des difficultés respiratoires ou désorientés ?
- - Ceux n’ayant pas de pouls et ne respirant pas ?
Protocole MARCHE
Je vais vous faire découvrir le Protocole MARCHE au travers de ses différentes lettres et étapes.
À noter que certaine partie seront quelque peu modifiées pour les civils que nous sommes, en effet nous n’allons pas forcément effectuer une cricothyroïdotomie ou bien poser une perfusion.
MASSIVE BLEEDING (hemorragie massive)
Qu’est-ce que cela implique ?
https://mouton-resilient.com/4-regles-securite-tir-armes/Cette première étape implique de venir traquer toutes les hémorragies du patient tout d’abord en vérifiant ses 4 membres, puis les zones non "garrotables" telles que le cou, l’aine, les aisselles ou toutes autres zones où nous devrons utiliser un autre moyen pour contenir la perte de sang.
Quels sont les problèmes possibles ?
Certaines de ces hémorragies ne pourront pas être traitées sur le terrain, du moins pas à notre niveau. On peut notamment penser à des hémorragies internes dans l’abdomen, la région du bassin ou encore dans les poumons (Hémothorax).
Quels vont être les moyens d’action ?
Les moyens d’actions contre une hémorragie sont nombreux et variés et doivent donc être choisi en fonction de la blessure et de sa localisation.
- La compression directe (À faire effectuer par le blessé ou par soi-même tout en s’étant protégé au préalable).
- Les pansements compressifs visant à appliquer une pression constante sans besoin d’utiliser une de ses mains ou demander au patient qui ne sera peut-être pas assez efficace.
- L’utilisation de gaze hémostatique conjointement avec la pose d’un pansement compressif
- La pose d’un garrot tourniquet visant à juguler la perte de sang au niveau d’un membre dans le cas où une compression directe se révèle inefficace ou impossible (vous référer à mes précédents posts sur le sujet).
- La ceinture pelvienne dans le cas de traumatisme au bassin. (Matériel cependant non présent/essentiel dans un IFAK et plus complexe d’utilisation pour des personnes non professionnelles).
Airways (air)
Abordons désormais la seconde lettre du protocole, le A, pour Airways ou Air.
Qu’est-ce que cela implique ?
Il va s’agir de vérifier que l’air passe bien dans le système respiratoire, et dans le cas où cela ne serait pas le cas, venir débloquer les voies respiratoires du patient.
Quels sont les problèmes possibles ?
- Les traumatismes possibles au niveau du visage qui rendraient difficile la respiration (Bouche-nez cassé et/ou arraché…)
- Les brûlures au niveau de ces mêmes zones qui viendraient, elles aussi, compliquer le passage de l’air.
- Doit-on immobiliser sa tête en cas de trauma si l’on suspecte des lésions ? (Si oui, l’air passera-t-il toujours aussi bien ?)
Quels vont être les moyens d’action ?
- Dégager les voies respiratoires avec ses doigts (Toujours en s’étant protégé au préalable…).
- Basculer la tête en arrière et élever le menton (Le patient ! Pas vous !).
- Mettre le blessé en position assise ou penché en avant s'il est conscient afin de favoriser sa respiration.
- Mettre le blessé en Position Latérale de Sécurité (PLS) s'il est inconscient dans le but d'éviter l’étouffement.
- La pose d’une canule nasopharyngée (Cette action ne sera faite que dans un contexte précis cependant, à savoir un blessé inconscient dont on doit assurer le déplacement dans l’attente des secours. On ne pose bien entendu pas une canule au premier malaise.
respiration
Abordons désormais la troisième lettre du protocole, le R, pour Respiration. Au cas où vous vous poseriez la question comme bon nombre de personnes…
Airways/Air et Respiration ne sont pas les mêmes choses.
La 2nd partie du MARCHE consiste à vérifier que l’air circule bien, que les « tuyaux » n’ont pas de problèmes en quelque sorte. La partie que nous allons venir voir tout de suite vise davantage à faire en sorte que la « machine pulmonaire » en elle-même fonctionne.
Qu’est-ce que cela implique ?
Une fois que l’on est sûr que l’air peut circuler de manière optimale dans ses « tuyaux », il faut vérifier que le patient respire du mieux possible, notamment en venant prendre en compte ses poumons.
Quels sont les problèmes possibles ?
- Une mauvaise fréquence respiratoire (Trop rapide ou au contraire trop lente).
- Un pouls radial à peine perceptible ou inexistant.
- Un pneumothorax.
Quels vont être les moyens d’action ?
- Vérifier l’intégrité du thorax de l’avant, mais aussi de l’arrière et sur les flancs.
- Limiter un pneumothorax avec un pansement à valve/pansement thoracique
- Effectuer une décompression manuelle (Technique du « Burping », il ne s’agit pas d’une décompression à l’aiguille) en venant retirer un caillot de sang bouchant la plaie traitée par le pansement à valve.
circulation
Abordons désormais la quatrième lettre du protocole, le C, pour Choc ou Circulation.
Qu’est-ce que cela implique ?
- Venir inspecter une nouvelle fois le blessé de la tète aux pieds.
- Traiter les saignements « secondaires ».
- Diagnostiquer des saignements internes.
Quels sont les problèmes possibles ?
- Découvrir de nouvelles blessures.
- Confirmer la présence d’un saignement interne.
Quels vont être les moyens d’action ?
- Pose de gaze, réalisation de bandage.
- Pose possible d’un pansement compressif pas trop serré afin d’éviter de « garroter » la blessure.
- Diagnostique d’un problème interne au moyen de la palpation du ventre (Ventre douloureux ? Dur ? Bleu ?).
head hypothermie
Abordons désormais la cinquième et avant dernière lettre du protocole, le H, pour Head (tête) et Hypothermie.
Qu’est-ce que cela implique ?
- Le diagnostique de problèmes neu5
Quels sont les problèmes possibles ?
- Des lésions neurologiques pour le blessé : Trouble de la conscience, paralysie, hématome possible au cerveau (Si une pupille grosse et l’autre petite).
- Problème de coagulation en cas d’hypothermie, problème de déshydratation en cas d’hyperthermie.
Quels vont être les moyens d’action ?
- Vérifier la réaction des pupilles à la lumière.
- Si le blessé est conscient, vérifier s'il sent tous ses membres.
- Faire en sorte que le blessé bouge le moins possible afin d’éviter d’aggraver toute blessure.
- Protéger le blessé avec une couverture de survie (Sans oublier la tête ! C’est par elle que l’on perd 30 pourcents de notre chaleur), l’isoler du sol et le maintenir au sec.
everything else (évacuation et tout le reste)
Abordons désormais la 6ème et dernière lettre du protocole, le E pour Evac et Everything else. En français, l’Évacuation et tout le reste.
Qu’est-ce que cela implique ?
- Venir traiter le reste des blessures : yeux, fractures, brûlures, autres plaies.
- Limiter la douleur du patient.
- Le réconforter moralement.
- Préparer son évacuation.
Quels sont les problèmes possibles ?
- Corps étranger présent dans un œil.
- Brûlures sur une ou plusieurs zone(s) du corps avec risque d’infection.
- Aggravation des fractures par des mouvements.
- Perte des viscères en cas d’éventration.
- Plaie avec le corps étranger toujours présent dedans.
- Évacuer ou préparer l’évacuation du blessé sans aggraver sa condition (Ne pas réaliser si secours à proximité !).
Quels vont être les moyens d’action ?
- Protéger l’œil ou les yeux touchés au moyen d’une protection oculaire (Eye Shield ou bien méthode artisanale avec morceau de bouteille, carton…).
- Soustraire la victime au processus de brûlure, la refroidir, protéger ses brûlures.
- Poser une attelle puis une écharpe dans le cas d’une fracture afin de réduire le mouvement (Dans le but d'éviter le déplacement des os et des douleurs supplémentaires).
- Ne pas rentrer les viscères, les rincer dans le but d'éviter le dessèchement, les couvrir avec un film plastique.
- Réaliser un « donut » de gaze afin d’entourer un corps étranger et limiter le saignement (Empalement par exemple) ou bien stabiliser le corps étranger avec deux rouleaux de pansement pour stabiliser l’ensemble avec un bandage.
- Trouver un moyen de déplacer la victime (Brancard de fortune : barrière, poutre de bois, filet de balisage…) tout en assurant sa sécurité (Sanglage de la victime et immobilisation de sa nuque.
Protocole RYAN
Cette troisième et dernière partie du protocole consiste quant à elle à traiter des secteurs moins vitaux que ceux présents dans le MARCHE, mais aussi à préparer l’évacuation de votre blessé si cela est possible.
Réévaluer le patient
cette étape consiste à refaire de nouveau le MARCHE de façon à vérifier que vous n’avez oublié aucune étape et que les soins que vous avez prodigués sont toujours efficaces (Garrots toujours serrés, voies respiratoires toujours ouvertes…)
Yeux
Préserver au mieux la vue du patient et traiter les éventuelles blessures à ce niveau en gardant la plaie humide via du sérum physiologique, protéger via un pansement ne comprimant pas la plaie et ne tentez surtout pas de retirer d’éventuels fragments ou objets empalés.
Analgésiques
Calmer le blessé en lui parlant et le rassurant et administrer d’éventuels antidouleurs (Choses réservés aux professionnels…). C’est également dans cette partie que l’on va immobiliser d’éventuelles fractures via la pose d’attelles, refroidir et traiter au mieux les brulures de notre patient.
Nettoyer les plaies
Comme son nom l’indique, il va s’agir dans cette dernière partie de garder les plaies de nos blessés propres et désinfectées notamment en les rinçant abondamment avec les solutions appropriées en évitant les produits colorant la peau.
La seconde étape sera de protéger ces plaies via des pansements propres et éventuellement les changer s'ils doivent être souillés en attendant l’évacuation afin d’éviter tout risque d’infection.
*****
Vous voilà à présent bien dégrossi sur le sujet. Cela vous permet de connaitre comment tout cela est structuré. Vous avez certainement déduit qu'une formation sera "un plus" à envisager, mais ce n'est pas absolument nécessaire.
En effet, vous auto-former sur les gestes simples de base et les répéter régulièrement est déjà un gros pas en avant et augmente considérablement vos compétences de survie.
À vous de jouer !
*****
Note de Mouton Résilient : ci-dessous vous trouverez un témoignage qui permet de se rendre compte de l'importance d'un protocole dans une situation dramatique.
C'est un peu dans le même ordre d'esprit que les règles de sécurité avec arme à feu : il ne faut pas attendre de payer le prix du sang pour se sentir concerné.
Attention, si vous êtes sensible, passez votre chemin.
Témoignage d'un medic sur l'attaque du Bataclan
Matthieu Langlois, qui a été en première ligne le 13 novembre 2015, raconte étape par étape ce qu’il a vu et fait dans la salle de concert prise d’assaut par les terroristes. Son témoignage fait l’objet d’un livre : "Médecin du RAID: Vivre en état d'urgence".
Extraits.
*****
Il a été de toutes les tragédies ces vingt dernières années. Attentat à la bombe dans la station Saint-Michel en 1995, tueries de Mohammed Merah à Toulouse en 2012, prise d’otage sanglante de l’Hyper-Casher à Porte de Vincennes en janvier 2015…
Le Dr Matthieu Langlois, 46 ans, à chaque fois œuvré à sauver des vies. Mais son récit le plus terrifiant concerne celui relatif à la soirée du 13 novembre 2015, quand les commandos de Daesh ont attaqué la capitale à coups de kalachnikov et de ceintures d’explosifs.
Ce médecin-chef du Raid a été dépêché en plein cœur du brasier, au Bataclan, où trois terroristes ont provoqué un bain de sang. Lorsque l’assaut des forces de l’ordre a été lancé, il était avec ses hommes en première ligne. Il a ainsi décrit, étape par étape, ce qu’il a vu et fait ce soir-là. Offrant ainsi une vision inédite des événements, un témoignage à vif sur l’horreur.
Quand la situation est aussi imprévisible, l’heure n’est pas à la grande médecine
« Nous avons beau anticiper des scenarii de ce type, l’entrée dans le Bataclan n’en reste pas moins une véritable épreuve. Un cauchemar », résume-t-il d’emblée. La scène qui s’offre à ses yeux est d’une cruauté insupportable. Les cadavres jonchent le sol, les autres personnes présentes sont blessées, paralysées par l’horreur.
Mais le Dr Langlois affirme que « sans ce choc émotionnel », il n’aurait « peut-être pas été capable de (se) surpasser, en tout cas de trouver les ressources physiques, psychologiques et mentales nécessaires pour mettre en pratique » ce qu’il a appris au fil des années. Et ce, même si ce qu’il découvre « est au-delà de tout ». Après avoir enjambé les victimes, il a hurlé à celles encore capables de se déplacer de venir vers lui, pour effectuer un premier tri.
« Je n’oublierai jamais la scène qui a suivi, se remémore-t-il.
Je vois de rares bras se lever
Quatre, peut-être cinq. Je croise des regards, un en particulier, celui d’un homme devant moi, qui m’implore de le sauver. Personne n’a bougé, à mon appel. Personne ne s’est redressé pour marcher vers nous ».
Il a donc été contraint d’aller chercher les hommes et femmes prisonniers du piège « un par un ». Très vite, le médecin-chef du Raid constate : « Les choses sont nettes. Il y a ceux qui sont déjà ‘blancs’, morts sans aucun doute possible et les autres ».
Le tout est alors de garder son sang-froid et de mettre en place une organisation pour abriter ou maintenir en vie ceux qui respirent encore. Dans un temps très court. « Quand la situation est aussi imprévisible, l’heure n’est pas à la ‘grande médecine’.
Le blessé parle-t-il sans suffoquer ? Sa respiration est-elle ample ? L’œil et l’oreille suffisent pour évaluer la situation. Quelqu’un qui vous parle normalement n’est pas en détresse respiratoire. Si la victime saigne, si elle se vide de son sang, je peux poser un garrot ou utiliser un produit pour stopper l’hémorragie. Pas plus de dix secondes par geste, c’est l’économie à laquelle je dois m’astreindre ».
En débouchant de l’escalier, notre petit groupe tombe sur la tête du terroriste qui a explosé.
Ici et là, il constate différents types de blessures
De la plus horrible à la moins visible. Il explique à nouveau : « Avec un blessé par balle, la première chose à regarder reste sa couleur. On voit tout de suite si la personne est en train de mourir d’une hémorragie. En cas de doute, on prend son pouls. La clinique en zone de combat se résume à ces examens ultra-sommaires qui sont plus efficaces que tous les accessoires que l’on pourrait utiliser ».
Il tombe aussi sur des victimes qui n’ont reçu aucune balle ni aucun éclat, mais qui restent paralysées au niveau d’un escalier. Il faut alors hausser le ton : « Écoutez-moi ! Écoutez-moi ! On n’a rien à foutre ici. Faites-nous confiance, on va dehors ».
Une manière de les extirper au plus vite de cet enfer
Conscient que certains « ne souffrent pas physiquement » mais « psychologiquement », il précise que l’empathie s’avère aussi utile (« Allez, mademoiselle, courage ! »). Mais demeure un autre problème : « Pour sortir, ces victimes doivent repasser sur la scène.
En débouchant de l’escalier, notre petit groupe tombe sur la tête du terroriste dont le gilet bourré d’explosifs a sauté lorsque ce commissaire de la brigade anti-criminalité l’a neutralisé par un tir héroïque, avant notre arrivée sur les lieux.
Juste la tête, détachée des autres parties du corps, qui gisent non loin. Et c’est loin d’être la seule vision d’horreur qu’on inflige à ces blessés que l’on vient d’extirper de leur cachette. Il nous faut aussi enjamber des corps, si bien qu’à un moment, comme par réflexe, je place ma main gantée sur les yeux du garçon que je transporte.
Je veux lui épargner ce cauchemar, mais en voulant l’empêcher de voir, je lui étale du sang sur la figure. Quand je comprends mon erreur, son visage est déjà maculé ».
"Je ne peux pas reboucher les trous de kalachnikov"
Les efforts du Dr Matthieu Langlois et de ses coéquipiers du Raid ont permis de sauver des dizaines de vies le 13 novembre. Malheureusement, des dizaines de blessés par balles ont fini par succomber à leurs blessures quelques heures ou jours plus tard. Comme cette jeune femme qu’il n’a pas fait évacuer en priorité, la sachant déjà condamnée.
Une décision toujours douloureuse à prendre. Pourtant, à l’hôpital de la Pitié-Salpêtrière : « Le neurochirurgien et le neuro-réanimateur qui l’ont prise en charge m’ont confirmé qu’elle n’aurait eu aucune chance de survivre à ses lésions, raconte-t-il.
Je sais à quel point c’est difficile à admettre : pourtant, la nouvelle tragique de son décès m’a conforté dans le choix que j’ai fait ». Dans l’effusion de sentiments qui l’animent, il se convainc finalement que son rôle est clair, défini, résolument humain : « Je ne peux pas reboucher les trous de kalachnikov. Ni réparer des membres arrachés par une explosion.
Je fais en revanche tout ce qui est en mon pouvoir pour que les victimes rejoignent le plus vite possible le bloc opératoire, avec le concours des pompiers et du samu ».
*Médecin du RAID. Vivre en état d’urgence, de Matthieu Langlois.
Source : fipn-sdlp.fr et VSD – article écrit le 14 octobre 2016 par Luca Andreolli
Constat suite à la guerre en Afghanistan
Bien entendu, le milieu civil n'est pas celui d'une guerre, mais c'est toujours intéressant. Ceci est le RETEX (RETour d'EXpérience) après le conflit en Afghanistan :
- La grande majorité des blessures est causée par des explosions.
- Les membres sont la région anatomique la plus exposée.
- 80 % des décès ont lieu dans les deux premières heures.
- Les hémorragies des membres représentent 60% des morts évitables.
SAFE MARCHE RYAN : ressources vidéo
Présentation repartage d'une formation de secourisme en milieu hostile (11 minutes).
Notre présentation en moins de deux minutes du livre Secourir en milieu hostile. Parfait en complément d'une formation PSC1 pour vous auto former ou pour revoir et driller régulièrement les gestes simples.
Exercice d'entrainement de Sauvetage au combat part le 8ᵉ RPIMa (deux minutes).
Pose d'un garrot de fortune très bien expliqué.

J.Baroude
Je suis un simple civil passionné par tout ce qui est traumato de terrain et médecine d'urgence.
Si vous avez des questions ou remarques, la partie commentaire est à votre disposition.
Note de Mouton-Résilient : si vous avez envie de devenir rédacteur sur ce blog et que vous pensez être compatible avec "l'esprit" Mouton-Résilient, alors il suffit de nous contacter pour nous expliquer les grandes lignes de votre projet et connaître nos conditions.




















Ça m’a donné envie de me replonger dans mes cours de SAC ;)
Très bon article en passant, simple et efficace.
Paramicalement
Merci Claude
Bonjour à tous, l’info est super intéressante et le site source (Citera) mérite également le détour.
Ainsi je pense que le lien ci-dessous, qui résume votre propos, devrait presque figurer dans tout sac de survie ou même une boîte à gants, en complément de la formation aux gestes d’urgences (qui devrait être obligatoire en France mais c’est un autre débat).
https://citerahiadesgenettes.hautetfort.com/list/aides-cognitives/10-marche-ryan.html
Bonne continuation
Gilles
Impec, merci à vous.
Au top, j’ai appris plein de trucs mais je pense prendre quand meme le livre de secourisme en zone hostile.
Je vais en parler à pompier volontaire que je connais.
A+
Salut Chris,
La réédition de secourir en zone hostile arrive prochainement ;)